
Première thérapie cellulaire CAR-T au monde pour un enfant atteint de lupus
L’équipe médicale et leur patiente (de gauche à droite) : Dr Tobias Krickau, Dr Nora Naumann-Bartsch, Patientin Uresa A., Prof. Dr Markus Metzler, infirmière Vanessa Gärtner. Crédits : Luise Laufer/Uniklinikum Erlangen
En juin 2023, Uresa A. (alors âgée de 15 ans) a reçu des cellules CAR-T à l’Universitätsklinikum Erlangen. Ce traitement était le dernier recours pour ralentir le lupus érythémateux disséminé (LED), une maladie auto-immune grave qui attaquait le corps d’Uresa et affectait soudainement et sérieusement sa capacité à mener une vie normale.
« Un an après le traitement, je me sens aussi bien qu’avant mon diagnostic, à part quelques rhumes », raconte aujourd’hui Uresa.
Cette procédure était inhabituelle, car les cellules CAR-T n’avaient jusqu’alors été utilisées que pour traiter des leucémies ou des lymphomes et lors d’études sur des adultes atteints de certaines maladies auto-immunes avancées. Ces cellules n’avaient jamais été utilisées auparavant pour traiter des enfants atteints de maladies auto-immunes.
La jeune fille, aujourd’hui âgée de 16 ans, est le premier enfant atteint de LES à avoir bénéficié de l’immunothérapie dans le cadre d’un traitement individuel au Deutsches Zentrum Immuntherapie (DZI) de l’Universitätsklinikum Erlangen. L’équipe de traitement d’Erlangen a publié les résultats de ce traitement réussi dans la revue La Lancette.
« Le simple fait que nous ayons administré des cellules CAR-T pour une maladie auto-immune est quelque chose de spécial, car elles n’étaient auparavant autorisées que pour certains types de cancer avancés », explique le Dr Tobias Krickau, rhumatologue pédiatrique d’Uresa au département de pédiatrie et de médecine de l’adolescence de l’Universitätsklinikum Erlangen.
« Le LES d’Uresa progressait de plus en plus rapidement malgré tous les médicaments qu’elle prenait. Nous nous sommes donc demandé si nous devions administrer ces cellules immunitaires modifiées en laboratoire à un enfant. À notre connaissance, ce traitement hors indication pour une maladie auto-immune chez un enfant n’avait jamais été tenté nulle part dans le monde », explique le médecin-chef Krickau.
Ce traitement consiste à prélever certaines cellules immunitaires (lymphocytes T) du patient avant l’infusion de cellules CAR-T et à équiper ces cellules d’un récepteur d’antigène chimérique (CAR) dans un laboratoire en salle blanche spécial. Ces cellules CAR-T sont ensuite administrées aux patients et se fixent aux cellules B autoréactives nocives présentes dans leur sang et les détruisent. Il en résulte un « redémarrage » du système immunitaire.
Les symptômes d’Uresa ont commencé à l’automne 2022 avec des migraines, de l’épuisement, des douleurs articulaires et musculaires et une éruption cutanée en forme de papillon rouge sur le visage, typique du lupus. Elle avait une température élevée, un manque de pigments rouges dans le sang et des niveaux réduits de certaines protéines qui jouent un rôle dans la réponse immunitaire ainsi que des niveaux plus élevés d’auto-anticorps spécifiques au lupus qui attaquaient ses tissus sains. Le diagnostic de LES a été confirmé dans une clinique externe.
Plusieurs traitements avec divers médicaments ont suivi. Cependant, ils ont attaqué le foie d’Uresa. Malgré des traitements intensifs, son état s’est détérioré et ses niveaux rénaux ont également empiré. Une maladie rénale connue sous le nom de néphrite lupique survient chez plus de 50 % des patients atteints de LES.
Bien que le LES ne soit pas aussi fréquent chez les enfants que chez les adultes, la maladie est souvent plus agressive chez ces derniers. Les traitements actuellement disponibles sont plus souvent associés à des complications et à des effets secondaires graves.
Le Dr Krickau, qui est rhumatologue pédiatrique, a finalement accepté d’adopter Uresa comme patiente fin 2022. « Nous avons commencé avec les comprimés et les thérapies intraveineuses mensuelles approuvées pour les enfants dans le but de supprimer son système immunitaire hyperactif », explique-t-il.
« Mais sa fonction rénale s’est rapidement détériorée. Ses reins étaient incapables de transporter les fluides hors de son corps et Uresa a développé une rétention d’eau sévère qui a fait gonfler ses jambes, ses mains, ses pieds et son visage. Elle a également développé une hypertension artérielle. »
À partir de mars 2023, elle a passé plus de temps à l’hôpital qu’à la maison. « En collaboration avec le service de néphrologie pédiatrique, nous avons ensuite essayé une chimiothérapie hautement immunosuppressive qui peut aider en cas de maladie rénale immunologique aiguë, mais son état ne s’est pas amélioré », explique Tobias Krickau.
En l’espace de quelques mois, les médecins ont dû observer comment « le lupus devenait incontrôlable », comme le dit le Dr Krickau. « Notre patiente avait une énorme quantité de substances messagères inflammatoires dans son corps. Nous avons essayé d’éliminer les auto-anticorps nocifs de son sang par plasmaphérèse, tous les jours pendant deux semaines. »
Mais les reins d’Uresa ont continué à se détériorer jusqu’à ce qu’ils finissent par l’arrêter complètement et qu’elle doive commencer une dialyse. Uresa, qui est originaire de Haute-Franconie, était alors hospitalisée en permanence, isolée de ses amis et de sa famille, ce qui l’a beaucoup affectée. « Je n’aime pas les hôpitaux, je ne voulais plus y être », se souvient-elle.
« Je n’ai plus rien à lui donner »
Le Dr Krickau était arrivé au bout du rouleau en ce qui concerne les options thérapeutiques. « Je n’ai plus rien à lui donner », a-t-il déclaré à l’équipe du service d’oncologie pédiatrique lorsqu’il a proposé à l’équipe de tenter l’expérience de la thérapie cellulaire CAR-T.
« Jusqu’à présent, ce type d’immunothérapie n’a été utilisé que chez les enfants atteints de cancer et il n’existe aucune expérience de son utilisation pour traiter des maladies auto-immunes à cet âge précoce. C’est pourquoi une telle première application nécessite une préparation et une évaluation des risques particulièrement élevées », explique le professeur Markus Metzler, chef du service d’oncologie pédiatrique à la clinique universitaire d’Erlangen.
En outre, de nombreux obstacles organisationnels et juridiques ont dû être surmontés. Le département de médecine 5 – Hématologie et oncologie de la clinique universitaire d’Erlangen dispose d’un laboratoire en salle blanche pour la production de cellules CAR-T dans le cadre d’études cliniques et de traitements individuels. Après avoir discuté en détail du cas avec ses collègues, le professeur Mackensen a accepté de produire et d’utiliser des cellules CAR-T chez le jeune patient.
« L’ensemble de l’équipe soignante a organisé tout cela en parallèle de ses tâches habituelles à l’hôpital dans un délai très court », souligne le Dr Krickau. « Nous avons lancé la thérapie cellulaire CAR-T pour Uresa dans le cadre d’un programme d’accès étendu pour les patients gravement malades conformément à la loi allemande sur les médicaments et à l’ordonnance sur les médicaments à usage compassionnel, ce que l’on appelle une tentative de traitement individuel. »
Depuis 2021, une équipe dirigée par le professeur Georg Schett, directeur du département de médecine 3 – Rhumatologie et immunologie et co-président du DZI, et le professeur Mackensen ont traité avec succès des patients atteints de diverses maladies auto-immunes (dont le LES) en utilisant des cellules CAR-T.
En février 2024, l’équipe a présenté 15 cas dans le cadre d’une étude pilote dans le Journal de médecine de la Nouvelle-Angleterre; l’étude CASTLE, qui compte 24 participants, est actuellement en cours. Tous les patients traités se portent bien : ils sont en bonne santé ou présentent beaucoup moins de symptômes. C’est ce qui a finalement conduit l’équipe à accepter de traiter Uresa.
« Le Dr Fabian Müller, médecin-chef du département de médecine 5 et le professeur Schett nous ont expliqué l’efficacité du traitement chez les adultes et le potentiel qu’ils pensaient avoir pour Uresa », raconte sa mère Albana A. « Mais j’avais peur de la perdre. Elle m’a convaincue elle-même et m’a dit : « Je veux le faire, tu dois signer le formulaire ! » Toute l’équipe a travaillé très dur et a tout fait pour ma fille », se souvient-elle.
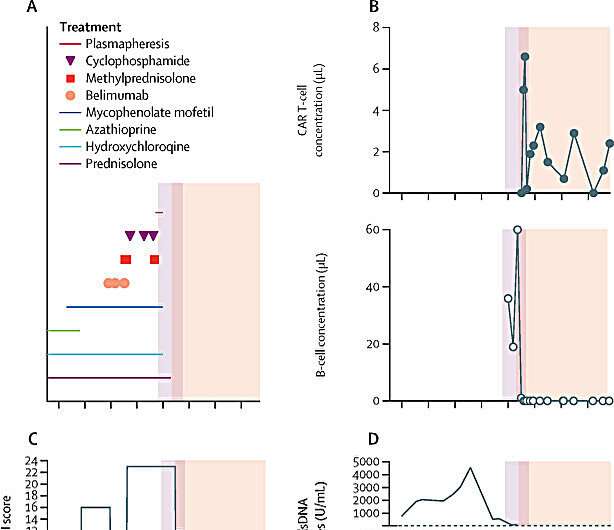
Aperçu du déroulement du traitement par thérapie cellulaire CAR-T et de l’activité de la maladie. Crédit : La Lancette (2024). DOI: 10.1016/S0140-6736(24)00424-0
Aucun traitement antérieur n’avait été aussi efficace
Uresa a reçu une chimiothérapie légère pour se préparer au traitement qui a fait de la place pour les cellules CAR-T dans son sang au service de greffe de moelle osseuse du département de pédiatrie et de médecine de l’adolescence.
« L’astuce consistait à trouver un équilibre entre, d’une part, garantir que la chimiothérapie fonctionnait correctement et n’était pas immédiatement éliminée par la dialyse et, d’autre part, garantir que la fonction rénale restante ne soit pas mise en danger », explique le professeur Metzler, oncologue pédiatrique.
Le grand jour est arrivé le 26 juin 2023 : Uresa a été transférée du service d’oncologie pédiatrique au département de médecine 5 et a reçu les cellules CAR-T spécialement modifiées pour elle.
« Les valeurs de ses reins et de son lupus se sont améliorées dès la troisième semaine après le traitement », explique le Dr Krickau. « Nous n’avions jamais obtenu un tel résultat avec aucun médicament auparavant. » Tous ses symptômes ont progressivement disparu.
Fin juillet 2023, Uresa a enfin pu rentrer chez elle et a obtenu son diplôme de fin d’études. Son objectif est de terminer un apprentissage dans le secteur automobile, de quitter bientôt la maison et d’avoir un chien. Elle est très heureuse de pouvoir à nouveau retrouver ses amis, sortir et mener la vie d’une adolescente normale.
« Il y a encore beaucoup de cellules CAR-T dans son sang. Comme elles ont éliminé non seulement les cellules B nocives, mais aussi les cellules saines, elles manquent désormais, ce qui signifie que le corps d’Uresa ne peut pas se défendre correctement contre certaines infections », explique le professeur Mackensen. En attendant le retour de ses propres cellules B, Uresa reçoit donc toutes les quatre semaines des anticorps vitaux par voie intraveineuse à la clinique universitaire d’Erlangen.
« Nous avons pu éviter tout dommage permanent à ses organes parce que nous avons décidé de mettre en œuvre la thérapie cellulaire CAR-T très tôt », explique le Dr Krickau.
« Ce succès n’a été possible que grâce à la collaboration étroite entre les médecins de différentes disciplines du Deutsche Zentrum Immuntherapie », souligne le professeur Schett.
Hormis l’administration mensuelle d’immunoglobulines, Uresa n’a plus besoin de médicaments ni de dialyse. « Elle était gravement malade et ses reins sont maintenant complètement rétablis, ce que personne n’aurait cru possible à ce point », explique le Dr Krickau.
En collaboration avec le service d’oncologie pédiatrique, le rhumatologue pédiatrique Krickau prévoit désormais une étude avec d’autres enfants et adolescents atteints de maladies auto-immunes où il espère utiliser le grand potentiel des cellules CAR-T en rhumatologie pédiatrique.
Plus d’information:
Tobias Krickau et al., La thérapie par cellules CAR-T sauve un adolescent atteint d’une néphrite lupique à progression rapide de l’hémodialyse, La Lancette (2024). DOI: 10.1016/S0140-6736(24)00424-0
Fourni par l’Université Friedrich-Alexander d’Erlangen-Nuremberg
Citation: Première thérapie cellulaire CAR-T au monde pour un enfant atteint de lupus (2024, 8 juillet) récupéré le 8 juillet 2024 à partir de
Ce document est soumis au droit d’auteur. En dehors de toute utilisation équitable à des fins d’étude ou de recherche privée, aucune partie ne peut être reproduite sans autorisation écrite. Le contenu est fourni à titre d’information uniquement.
