Des chercheurs signalent de nouveaux schémas thérapeutiques potentiels pour la méningite à tuberculose multirésistante
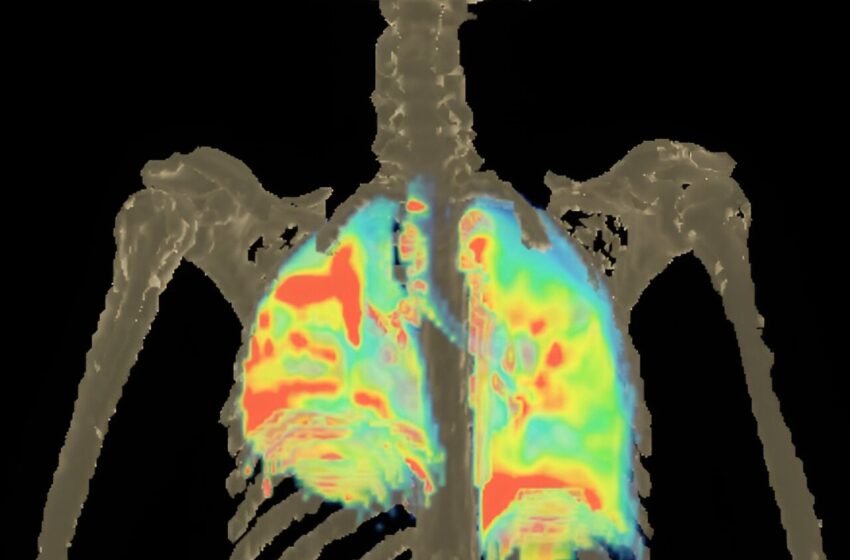
Exposition au 18F-prétomanide dans les tissus cérébraux et pulmonaires d’un patient atteint de tuberculose active. Crédit : Sanjay Jain Lab
Dans une étude préliminaire portant sur un petit nombre d’humains, de lapins et de souris, des chercheurs du Johns Hopkins Children’s Center affirment avoir développé quatre nouveaux schémas thérapeutiques susceptibles de traiter et de sauver la vie de personnes atteintes de méningite tuberculeuse multirésistante (MDR).
Bien que la méningite tuberculeuse, qui affecte le cerveau et la colonne vertébrale, soit extrêmement rare aux États-Unis, on pense qu’elle est la forme la plus mortelle de tuberculose à l’échelle mondiale.
Dans un rapport publié le 14 août dans Nature Communicationsles chercheurs présentent les schémas thérapeutiques, principalement composés d’antibiotiques déjà approuvés par la Food and Drug Administration (FDA) américaine pour d’autres usages, ou d’antibiotiques actuellement en essais cliniques.
Les chercheurs de l’étude affirment que ces schémas thérapeutiques pourraient être facilement évalués dans de nouvelles études cliniques ou utilisés dès maintenant pour traiter les personnes atteintes de méningite à tuberculose multirésistante au cas par cas.
Selon l’Organisation mondiale de la santé, la tuberculose demeure une menace mondiale pour la santé publique, le plus grand nombre de cas se produisant dans la région de l’Asie du Sud-Est et en Afrique, et elle est l’une des principales maladies mortelles causées par un seul agent infectieux, le bacille tuberculeux.
Il n’existe pas de traitement antibiotique approuvé par la FDA spécifiquement efficace contre la méningite tuberculeuse, bien que les traitements antibiotiques développés pour la tuberculose pulmonaire soient largement disponibles.
Une étude antérieure du Johns Hopkins Children’s Center dirigée par le Dr Sanjay Jain, auteur principal de la nouvelle étude et directeur du Johns Hopkins Center for Infection and Inflammation Imaging Research, a montré que le régime approuvé par la FDA de trois antibiotiques actuellement utilisés pour traiter la tuberculose pulmonaire résistante aux médicaments – la bédaquiline, le prétomanide et le linézolide (BPaL) – n’est pas efficace dans le traitement de la méningite tuberculeuse, car la bédaquiline et le linézolide ne peuvent pas traverser efficacement la barrière hémato-encéphalique – un réseau de cellules qui empêche l’entrée de germes et de toxines dans le cerveau.
La nouvelle étude a utilisé la technologie de tomographie par émission de positons (TEP) et de tomodensitométrie sur des personnes, des lapins et des souris pour montrer comment différents antibiotiques pénètrent dans le cerveau et d’autres zones du corps, explique Jain, qui est également spécialiste des maladies infectieuses pédiatriques au Johns Hopkins Children’s Center.
Pour les nouvelles expériences, les chercheurs ont d’abord créé une version chimiquement identique et adaptée à la numérisation de l’antibiotique prétomanide, et ont mené une étude sur tout le corps sur huit personnes : six volontaires sains et deux patients nouvellement diagnostiqués avec une tuberculose pulmonaire.
En utilisant l’imagerie PET et CT, les chercheurs ont mesuré la pénétration de l’antibiotique dans le cerveau et les tissus pulmonaires et ont découvert que le prétomanide pénétrait dans le cerveau plus de deux fois mieux que dans les poumons de tous les sujets humains. Les niveaux de prétomanide dans le liquide céphalorachidien (LCR) étaient également différents de ceux du cerveau.
« Nous avons découvert que les niveaux d’antibiotiques dans le LCR n’ont souvent aucun rapport avec ceux dans le cerveau », explique le Dr Xueyi Chen, l’un des premiers auteurs de l’étude et chercheur en maladies infectieuses pédiatriques à la faculté de médecine de l’université Johns Hopkins.
Ensuite, en utilisant l’imagerie PET, les chercheurs ont testé quatre antibiotiques différents (versions chimiquement identiques et imageables) actifs contre la tuberculose multirésistante (prétomanide, sutézolide, linézolide et bédaquiline) et leur pénétration dans les tissus pulmonaires et cérébraux dans des modèles de souris et de lapin atteints de méningite tuberculeuse.
Les quatre antibiotiques se sont bien répartis dans l’organisme, mais leur pénétration dans les tissus cérébraux et pulmonaires était significativement différente. Alors que les taux de prétomanide étaient significativement plus élevés dans le cerveau que dans les tissus pulmonaires, le sutézolide, le linézolide et la bédaquiline présentaient des taux au moins trois fois plus élevés dans les tissus pulmonaires, la bédaquiline présentant des taux presque dix fois plus élevés que dans le cerveau.
« Il est intéressant de noter que les concentrations cérébrales de prétomanide étaient deux fois plus élevées que celles du plasma. En revanche, alors que les concentrations cérébrales de bédaquiline étaient presque cinq fois plus élevées que celles du plasma, les concentrations pulmonaires étaient deux fois plus élevées que celles du plasma. Cette accumulation préférentielle de différents antibiotiques dans les tissus cérébraux ou pulmonaires est très importante et explique pourquoi certains antibiotiques sont très efficaces dans les poumons, mais pas dans le cerveau et vice versa », explique Jain.
Les chercheurs ont ensuite créé des modèles informatiques qui mettent en parallèle et mesurent le comportement des médicaments dans les systèmes vivants, appelés pharmacocinétiques, pour le prétomanide, le sutézolide, le linézolide et la bédaquiline. Des simulations mathématiques basées sur les modèles ont ensuite été utilisées pour prédire quelles expositions tissulaires et quelles doses seraient nécessaires pour obtenir une pénétration cérébrale thérapeutique de chaque antibiotique.
Seule la prétomanide a permis d’obtenir des expositions thérapeutiques des tissus cérébraux à la dose orale humaine standard. Même à une dose quatre fois supérieure à la dose orale humaine standard, les expositions des tissus cérébraux à la bédaquiline ne devraient représenter qu’un tiers des niveaux cibles.
Les chercheurs ont découvert que les trois schémas thérapeutiques multidrogues à base de prétomanide (BPa50LZ (bédaquiline, prétomanide, linézolide, pyrazinamide), Pa100LZ (prétomanide, linézolide, pyrazinamide) et Pa50LMxZ (prétomanide, linézolide, moxifloxacine, pyrazinamide)) étaient très efficaces dans le traitement de la méningite tuberculeuse dans les modèles animaux lorsqu’ils étaient administrés à une dose équivalente à celle de l’homme.
La capacité de chaque régime à tuer les bactéries dans le cerveau était plusieurs fois supérieure à celle du traitement standard contre la tuberculose (R10HZ) et du régime BPaL (BPa50L).
Les souches de tuberculose multirésistante pouvant également être résistantes à la pyrazinamide, les chercheurs ont mis au point un quatrième schéma thérapeutique, sans pyrazinamide : le Pa100SMx (prétomanide, sutézolide, moxifloxacine). Ils ont découvert qu’il était aussi efficace que le traitement antituberculeux standard de première intention et qu’il réduisait la charge bactérienne dans le cerveau dix fois plus efficacement que le schéma thérapeutique BPaL.
Les chercheurs ont averti que leurs expériences étaient limitées par les petites quantités de la version imageable des antibiotiques utilisées par sujet. Cependant, plusieurs études soutiennent que l’administration de petites quantités d’un médicament est un indicateur fiable de la distribution corporelle d’un médicament.
Plus d’informations :
Nature Communications (2024). www.nature.com/articles/41467-024-50989-4
Fourni par l’Université Johns Hopkins
Citation:Des chercheurs signalent de nouveaux schémas thérapeutiques potentiels pour la méningite à tuberculose multirésistante (2024, 14 août) récupéré le 14 août 2024 à partir de
Ce document est soumis au droit d’auteur. En dehors de toute utilisation équitable à des fins d’étude ou de recherche privée, aucune partie ne peut être reproduite sans autorisation écrite. Le contenu est fourni à titre d’information uniquement.
