Dermatologues détaillent causes, symptômes et traitements de la folliculite du cuir chevelu
Les dermatologues attirent l’attention sur la folliculite du cuir chevelu : reconnaître, traiter et prévenir pour éviter cicatrices et chute de cheveux
La folliculite du cuir chevelu : causes, signes, diagnostic et traitements pour prévenir cicatrices, infections et perte de cheveux, avec conseils pratiques.
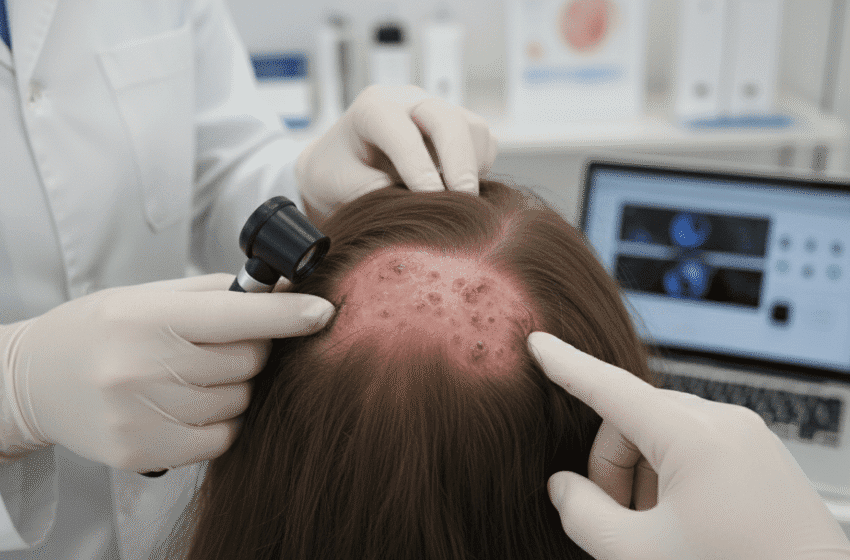
La folliculite du cuir chevelu suscite une vigilance accrue parmi les spécialistes de la peau, qui soulignent l’importance d’une détection précoce et d’une prise en charge adaptée pour limiter les complications. Cette inflammation des follicules pileux se manifeste par des boutons rouges ou des pustules autour des racines des cheveux, accompagnés souvent de démangeaisons, de douleur locale et, en cas de récidives, d’un risque accru de cicatrices et d’amincissement capillaire. Les cliniciens insistent sur l’identification de l’agent causant — bactéries, levures, parasites ou virus — puisque le traitement dépend directement de cette étiologie.
Apparence clinique et symptômes
La folliculite du cuir chevelu présente typiquement de petites papules rouges, parfois surmontées de pustules, groupées autour des follicules pileux. Les lésions peuvent être croûteuses, sensibles et très prurigineuses. Les patients rapportent parfois une sensation de brûlure ou une douleur localisée lorsque les foyers sont inflammatoires ou traumatisés par le grattage. Les épisodes récurrents peuvent endommager les follicules et provoquer une perte de cheveux transitoire ou, si l’inflammation est prolongée, des cicatrices permanentes.
Causes identifiées et facteurs de risque
Plusieurs agents peuvent déclencher une folliculite : Staphylococcus aureus est fréquemment impliqué dans les formes bactériennes, tandis que une prolifération de Malassezia (levure) ou la présence de Demodex (acariens) peuvent être responsables d’autres variantes. Des traumatismes microscopiques du cuir chevelu, l’obstruction par des produits capillaires, la chaleur et l’humidité sous un couvre-chef favorisent l’entrée et la multiplication des micro-organismes. Les personnes immunodéprimées, diabétiques, prenant certains médicaments immunosuppresseurs, ou celles ayant des cheveux très frisés ou crépus, présentent un risque plus élevé de développer des épisodes récurrents.
Modalités de diagnostic utilisées par les dermatologues
Le diagnostic repose d’abord sur l’examen clinique et l’anamnèse, avec interrogation sur la localisation, la durée et l’éventuelle présence de lésions ailleurs sur le corps. La dermatoscopie peut aider à distinguer la folliculite d’autres affections du cuir chevelu. Si l’origine n’est pas évidente, des prélèvements locaux (écouvillonnage, culture) permettent d’identifier bactéries, champignons ou parasites. Des analyses sanguines visent à rechercher une maladie systémique associée lorsque les poussées sont inhabituelles ou sévères. La biopsie reste exceptionnelle, réservée aux formes atypiques ou persistantes.
Traitements selon l’agent infectieux et la gravité
La prise en charge dépend de la cause identifiée et de l’intensité de l’inflammation. Les cas légers répondent souvent à des mesures locales : compresses chaudes, hygiène douce du cuir chevelu et modification des produits coiffants pour réduire l’obstruction folliculaire. Les folliculites bactériennes modérées nécessitent des antibiotiques topiques ou oraux ; les formes liées aux levures requièrent des antifongiques ; les atteintes parasitaires ou virales seront traitées par antiparasitaires ou antiviraux adaptés. Des corticoïdes locaux ou injectables peuvent être utilisés pour diminuer une inflammation douloureuse ou prurigineuse. L’isotrétinoïne systémique est envisagée dans les cas sévères associés à une production excessive de sébum, mais son usage exige une surveillance attentive en raison de ses effets indésirables.
Options chirurgicales et esthétiques pour récidives
Pour les foyers rebelles ou responsables d’une perte de cheveux récurrente, des interventions ciblées peuvent compléter le traitement médical. L’épilation permanente par laser, l’électrolyse ou l’exérèse chirurgicale de follicules pathologiques sont des options pour limiter la réapparition locale des lésions. Des techniques comme la dermabrasion, la cryothérapie ou les injections de corticoïdes peuvent être employées pour corriger cicatrices et nodules persistants, après évaluation des bénéfices et risques. Ces procédures restent des mesures complémentaires au traitement de l’infection sous-jacente.
Mesures préventives et recommandations pratiques
La prévention repose sur des gestes simples : nettoyage régulier et doux du cuir chevelu pour éliminer excès de sébum et résidus de produits, entretien propre des rasoirs et accessoires, et limitation des couvre-chefs serrés en milieu chaud et humide. L’utilisation ponctuelle de shampooings antibactériens ou antifongiques peut réduire les récidives chez les personnes sujettes à des épisodes répétés. Éviter le grattage, choisir des méthodes d’épilation moins traumatisantes et consulter rapidement en cas d’aggravation sont des mesures qui réduisent le risque d’évolution vers des complications.
Non traitée, la folliculite du cuir chevelu peut évoluer vers des abcès, une cellulite ou laisser des cicatrices et une perte de cheveux durables ; une évaluation médicale rapide permet de déterminer l’agent responsable et de mettre en place un traitement ciblé pour préserver la santé du cuir chevelu.
